பொருளடக்கம்
- அம்னோசென்டெசிஸ் என்றால் என்ன?
- அம்னோசென்டெசிஸை நாம் மறுக்க முடியுமா?
- குழந்தைகளில் குரோமோசோமால் அசாதாரணங்களின் அபாயங்களை மதிப்பீடு செய்தல்
- கர்ப்பத்தின் நேரத்தைப் பொருட்படுத்தாமல், அல்ட்ராசவுண்டில் ஒரு குறைபாடு கண்டறியப்பட்டால்
- அம்னோசென்டெசிஸ் எவ்வாறு நிகழ்கிறது?
- மற்றும் அம்னோசென்டெசிஸ் பிறகு?
- அம்னோசென்டெசிஸ் சமூகப் பாதுகாப்பு மூலம் திருப்பிச் செலுத்தப்படுகிறதா?
- விரைவில் கர்ப்பிணிகளுக்கு பொதுவான இரத்த பரிசோதனை?
அம்னோசென்டெசிஸ் என்றால் என்ன?
கருவின் குரோமோசோமால் அசாதாரணங்களுக்கு அதிக ஆபத்தில் இருக்கும் அல்லது பரம்பரை நோயின் கேரியராக இருக்கும் சந்தர்ப்பங்களில் அம்னோசென்டெசிஸ் பெரும்பாலும் பரிந்துரைக்கப்படுகிறது. இது குழந்தையின் ஆரோக்கியத்தை உறுதிப்படுத்தவும் முடியும். இது மகப்பேறுக்கு முற்பட்ட பரிசோதனையாகும், இது வருங்கால பெற்றோருக்கு மன உளைச்சலை ஏற்படுத்தும்... பல்வேறு சூழ்நிலைகளில் அம்னோசென்டெசிஸ் குறிப்பிடப்படலாம்.
குழந்தை ஒரு குரோமோசோமால் அசாதாரணத்தை முக்கியமாக முன்வைக்கும் ஒரு குறிப்பிடத்தக்க ஆபத்து இருந்தால், முக்கியமாக டிரிசோமி 13, 18 அல்லது 21. முன்பு, 38 வயதுக்கு மேற்பட்ட கர்ப்பிணிப் பெண்களுக்கு அம்மியோசென்டெசிஸ் முறையாக செய்யப்பட்டது. ஆனால் டவுன்ஸ் சிண்ட்ரோம் உள்ள குழந்தைகளில் 70% 21 வயதுக்குட்பட்ட தாய்மார்களுக்குப் பிறக்கிறார்கள். இப்போது, வரவிருக்கும் தாயின் வயது எதுவாக இருந்தாலும், ஆபத்து மதிப்பீடு மேற்கொள்ளப்படுகிறது. ஒரு குறிப்பிட்ட வரம்புக்கு அப்பால், தாய் விரும்பினால் அம்மினோசென்டெசிஸ் பரிந்துரைக்கப்படுகிறது.
அம்னோசென்டெசிஸை நாம் மறுக்க முடியுமா?
நீங்கள் ஒரு அம்னோசென்டெசிஸை மறுக்கலாம், நிச்சயமாக! இது எங்கள் கர்ப்பம்! மருத்துவக் குழு ஒரு கருத்தைத் தருகிறது, ஆனால் இறுதி முடிவு எங்களிடம் உள்ளது (மற்றும் எங்கள் துணை). மேலும், அம்னோசென்டெசிஸ் செய்வதற்கு முன், அவர் எதற்காக இந்த பரிசோதனையை வழங்குகிறார், அவர் என்ன தேடுகிறார், அம்னோசென்டெசிஸ் எவ்வாறு நடக்கும் மற்றும் அதன் சாத்தியமான தடைகள் மற்றும் விளைவுகள் ஆகியவற்றைப் பற்றி எங்கள் மருத்துவர் எங்களுக்குத் தெரிவிக்க வேண்டும். எங்கள் எல்லா கேள்விகளுக்கும் பதிலளித்த பிறகு, மாதிரிகளை ஆய்வகத்திற்கு அனுப்புவதற்கு அவசியமான தகவலறிந்த ஒப்புதல் படிவத்தில் கையொப்பமிடச் சொல்வார் (சட்டப்படி தேவை).
குழந்தைகளில் குரோமோசோமால் அசாதாரணங்களின் அபாயங்களை மதிப்பீடு செய்தல்
மூன்று அளவுருக்கள் கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன:
கருவின் கழுத்தின் அளவு (அளக்கப்பட்டது1 வது மூன்று மாத அல்ட்ராசவுண்ட்11 மற்றும் 14 வாரங்களுக்கு இடையில் மாதவிடாய்
இரண்டு சீரம் குறிப்பான்களின் மதிப்பீடு (நஞ்சுக்கொடியால் சுரக்கப்படும் ஹார்மோன்களின் மதிப்பீட்டில் இருந்து மேற்கொள்ளப்பட்டு தாயின் இரத்தத்தில் செலுத்தப்பட்டது): இந்த குறிப்பான்களின் மதிப்பீட்டில் ஏற்படும் அசாதாரணமானது டவுன்ஸ் சிண்ட்ரோம் கொண்ட குழந்தை பெறும் அபாயத்தை அதிகரிக்கிறது;
தாயின் வயது.
ஒட்டுமொத்த ஆபத்தை தீர்மானிக்க மருத்துவர்கள் இந்த மூன்று காரணிகளை இணைக்கின்றனர். விகிதம் 1/250 ஐ விட அதிகமாக இருந்தால், ஒரு அம்னோசென்டெசிஸ் பரிந்துரைக்கப்படுகிறது.
சிஸ்டிக் ஃபைப்ரோஸிஸ் உள்ளிட்ட மரபணு நோயால் குடும்பத்தில் ஒரு குழந்தை இருந்தால், மற்றும் பெற்றோர் இருவரும் குறைபாடுள்ள மரபணுவின் கேரியர்கள். நான்கில் ஒரு சந்தர்ப்பங்களில், கரு இந்த நோயியலைச் சுமக்கும் அபாயத்தில் உள்ளது.
கர்ப்பத்தின் நேரத்தைப் பொருட்படுத்தாமல், அல்ட்ராசவுண்டில் ஒரு குறைபாடு கண்டறியப்பட்டால்
அதிக ஆபத்துள்ள கர்ப்பத்தின் முன்னேற்றத்தைக் கண்காணிக்க (எ.கா., rh இணக்கமின்மை, அல்லது நுரையீரல் முதிர்ச்சியின் மதிப்பீடு).
அம்னோசென்டெசிஸ் ஏற்படலாம் மாதவிலக்கின் 15வது வாரத்தில் இருந்து பிரசவத்திற்கு முந்தைய நாள் வரை. ஏற்கனவே குரோமோசோமால் அல்லது மரபணு அசாதாரணத்தின் வலுவான சந்தேகம் இருப்பதால் பரிந்துரைக்கப்படும் போது, அது முடிந்தவரை விரைவில், அமினோரியாவின் 15 மற்றும் 18 வது வாரங்களுக்கு இடையில் செய்யப்படுகிறது. முன்பு, சரியான பரிசோதனைக்கு போதுமான அம்னோடிக் திரவம் இல்லை மற்றும் சிக்கல்களின் ஆபத்து அதிகமாக உள்ளது. சிகிச்சை கருக்கலைப்பு எப்போதும் சாத்தியமாகும்.
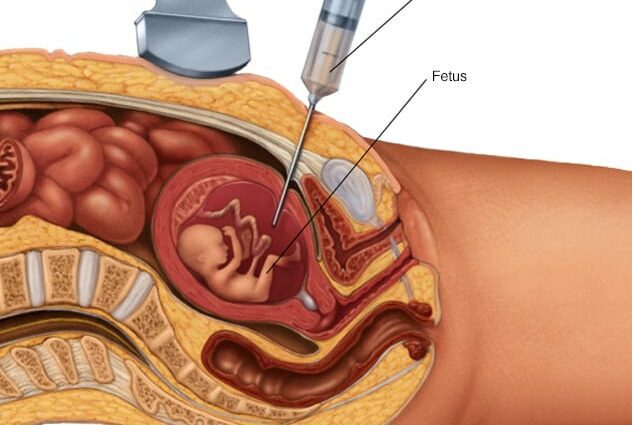
அம்னோசென்டெசிஸ் எவ்வாறு நிகழ்கிறது?
அம்னோசென்டெசிஸ் ஒரு அல்ட்ராசவுண்ட் போது, ஒரு மருத்துவமனையில், ஒரு மலட்டு சூழலில் நடைபெறுகிறது. வரப்போகும் தாய் உண்ணாவிரதம் இருக்க வேண்டிய அவசியமில்லை, மாதிரி மயக்க மருந்து எதுவும் தேவையில்லை. இரத்த பரிசோதனையை விட பஞ்சர் மிகவும் வேதனையானது அல்ல. ஒரே முன்னெச்சரிக்கை: பெண் ரீசஸ் எதிர்மறையாக இருந்தால், அவள் வருங்காலக் குழந்தையுடன் (அவர் ரீசஸ் பாசிட்டிவாக இருந்தால்) இரத்தப் பொருத்தமின்மையைத் தவிர்ப்பதற்காக ரீசஸ் எதிர்ப்பு (அல்லது டி-டி) சீரம் ஊசி போடுவார். தாயின் வயிற்றை கிருமி நீக்கம் செய்வதன் மூலம் செவிலியர் தொடங்குகிறார். பின்னர், மகப்பேறியல் நிபுணர் குழந்தையின் நிலையை துல்லியமாக கண்டுபிடித்து, தொப்புளுக்கு (தொப்புள்) கீழே, வயிற்று சுவர் வழியாக மிக நுண்ணிய ஊசியை அறிமுகப்படுத்துகிறார். அவர் ஒரு சிரிஞ்ச் மூலம் ஒரு சிறிய அளவு அம்னோடிக் திரவத்தை வரைந்து பின்னர் அதை ஒரு மலட்டு குப்பியில் செலுத்துகிறார்.
மற்றும் அம்னோசென்டெசிஸ் பிறகு?
வரவிருக்கும் தாய் சில குறிப்பிட்ட வழிமுறைகளுடன் விரைவாக வீடு திரும்புவார்: நாள் முழுவதும் ஓய்வில் இருங்கள் மற்றும் எல்லாவற்றிற்கும் மேலாக, இரத்தப்போக்கு, திரவ வெளியேற்றம் அல்லது வலி ஏற்பட்டால் அவசர அறைக்குச் செல்லவும். ஆய்வகம் மூன்று வாரங்களுக்குப் பிறகு மருத்துவரிடம் முடிவுகளைத் தெரிவிக்கிறது. மறுபுறம், மகப்பேறு மருத்துவர், ட்ரைசோமி 21 என்ற ஒற்றை ஒழுங்கின்மை குறித்து மிகவும் இலக்கு கொண்ட ஆராய்ச்சியை மட்டுமே கேட்டால், முடிவுகள் மிக வேகமாக இருக்கும்: சுமார் இருபத்தி நான்கு மணிநேரம்.
அம்னோசென்டெசிஸுக்குப் பிறகு 0,1% * வழக்குகளில் கருச்சிதைவு ஏற்படலாம் என்பதை நினைவில் கொள்ளவும், இந்த பரிசோதனையின் ஆபத்து மிகவும் குறைவாகவே உள்ளது. (சமீபத்திய இலக்கிய தரவுகளின்படி அதுவரை நாம் நினைத்ததை விட 10 மடங்கு குறைவு).
அம்னோசென்டெசிஸ் சமூகப் பாதுகாப்பு மூலம் திருப்பிச் செலுத்தப்படுகிறதா?
ஒரு குறிப்பிட்ட ஆபத்தை முன்வைக்கும் அனைத்து வருங்கால தாய்மார்களுக்கும், முன் உடன்படிக்கைக்குப் பிறகு, அம்னோசென்டெசிஸ் முழுமையாகப் பாதுகாக்கப்படுகிறது: 38 வயது மற்றும் அதற்கு மேற்பட்ட பெண்கள், ஆனால் குடும்பம் அல்லது தனிப்பட்ட மரபணு நோய்களின் வரலாறு, டவுன்ஸ் சிண்ட்ரோம் ஆபத்து. 21 கருவானது 1/250க்கு சமமாகவோ அல்லது அதிகமாகவோ இருக்கும் மற்றும் அல்ட்ராசவுண்ட் ஒரு அசாதாரணத்தை பரிந்துரைக்கும் போது.
விரைவில் கர்ப்பிணிகளுக்கு பொதுவான இரத்த பரிசோதனை?
பல ஆய்வுகள் மற்றொரு திரையிடல் உத்தியின் ஆர்வத்தை பரிந்துரைக்கின்றன, அதாவதுகருவின் டிஎன்ஏ பகுப்பாய்வு தாய்வழி இரத்தத்தில் சுற்றுகிறது (அல்லது ஆக்கிரமிப்பு அல்லாத பிறப்புக்கு முந்தைய ஸ்கிரீனிங் = DPNI). டிரிசோமி 99, 13 அல்லது 18 திரையிடலில் உணர்திறன் மற்றும் தனித்தன்மையின் (> 21%) அடிப்படையில் அவர்களின் முடிவுகள் மிகச் சிறந்த செயல்திறனை வெளிப்படுத்தின. இந்த புதிய ஆக்கிரமிப்பு அல்லாத சோதனைகள் பெரும்பாலான சர்வதேச கற்றல் சமூகங்களால் பரிந்துரைக்கப்படுகின்றன. அதிக ஆபத்தில் உள்ள நோயாளிகளில் கரு டிரிசோமி, மற்றும் மிக சமீபத்தில் பிரான்சில் Haute Autorité de Santé (HAS) மூலம் பிரான்சில், இந்த ஆக்கிரமிப்பு அல்லாத சோதனைகள் தற்போது சோதிக்கப்பட்டு வருகின்றன, மேலும் அவை சமூகப் பாதுகாப்பால் (இன்னும் இல்லை) திருப்பிச் செலுத்தப்படுகின்றன.