பொருளடக்கம்
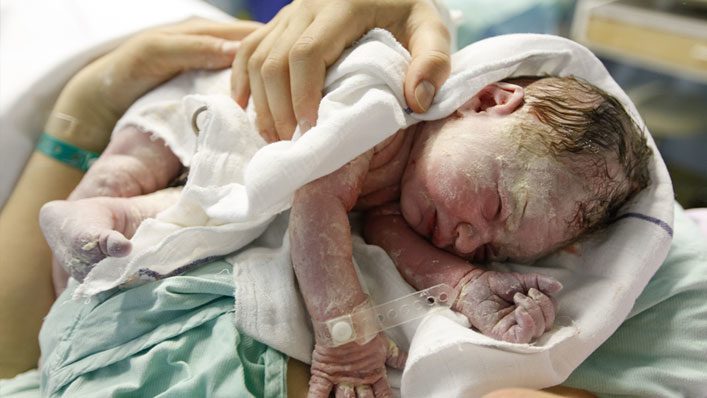
இறந்த குழந்தை
வரையறை
WHO வரையறையின்படி, பிரசவம் என்பது “கருவுற்ற காலத்தைப் பொருட்படுத்தாமல், தாயின் உடலை வெளியேற்றுவதற்கு அல்லது முழுமையாக பிரித்தெடுப்பதற்கு முன்பு இந்த மரணம் நிகழ்ந்தபோது, கருவுற்றதன் விளைவாக ஏற்படும் மரணம் ஆகும். மரணம் குறிக்கப்பட்டதா ?? இந்த பிரிவிற்குப் பிறகு, கரு சுவாசிக்கவில்லை அல்லது இதயத் துடிப்பு, தொப்புள் கொடியின் துடிப்பு அல்லது விருப்பத்தின் செயல்பாட்டிற்கு உட்பட்ட தசையின் பயனுள்ள சுருக்கம் போன்ற வாழ்க்கையின் வேறு எந்த அறிகுறிகளையும் வெளிப்படுத்தாது. WHO நம்பகத்தன்மையின் வரம்பையும் வரையறுத்துள்ளது: 22 வார அமினோரியா (WA) நிறைவு அல்லது 500 கிராம் எடை. இறப்பைக் காணும்போது கருப்பையில் கரு மரணம் (MFIU) பற்றி பேசுகிறோம்Ì ?? பிரசவத்தின் போது ஏற்படும் மரணத்தின் விளைவாக ஏற்படும் பெர்பார்டம் மரணத்திற்கு மாறாக, பிரசவம் தொடங்கும் முன்.
இறந்த பிறப்பு: புள்ளிவிவரங்கள்
9,2 பிறப்புகளுக்கு 1000 உயிரற்ற குழந்தைகளின் பிறப்புடன், பிரான்ஸ் ஐரோப்பாவில் அதிக பிரசவ விகிதத்தைக் கொண்டுள்ளது என்று 2013 இன் பெரினாட்டல் ஹெல்த் EURO-PERISTAT (1) ஐரோப்பிய அறிக்கை குறிப்பிடுகிறது. இந்த முடிவுகள் தொடர்பான ஒரு செய்திக்குறிப்பில் (2) இன்செர்ம் குறிப்பிடுகிறது, இருப்பினும், பிரான்சில் 40 முதல் 50% இறந்த பிறப்புகள் கர்ப்பத்தின் மருத்துவ முடிவுகளால் (IMG) காரணமாக இந்த உயர் எண்ணிக்கையை விளக்க முடியும். ஒரு "பிறவி முரண்பாடுகள் மற்றும் IMG இன் ஒப்பீட்டளவில் தாமதமான நடைமுறைக்கான திரையிடல் மிகவும் சுறுசுறுப்பான கொள்கை". 22 வாரங்களில் இருந்து, கருவின் துன்பத்தைத் தவிர்ப்பதற்காக IMG க்கு முன்பாக ஒரு கருக்கொலை உண்மையில் மேற்கொள்ளப்படுகிறது. எனவே IMG உண்மையில் ஒரு "இறந்த" குழந்தையின் பிறப்புக்கு வழிவகுக்கிறது.
RHEOP (குழந்தைகள் குறைபாடுகள் மற்றும் பெரினாட்டல் கண்காணிப்பு பதிவு) (3), இது Isère, Savoie மற்றும் Haute-Savoie இல் இறந்த பிறப்புகளை பட்டியலிடுகிறது, 2011 ஆம் ஆண்டிற்கான இறப்பு விகிதம் 7,3 ‰ உட்பட 3,4, 3,9 ‰ என்று தெரிவிக்கிறது. தன்னிச்சையான பிரசவத்திற்கு (MFIU) மற்றும் XNUMX ‰ தூண்டப்பட்ட பிரசவத்திற்கு (IMG).
மரணத்திற்கான சாத்தியமான காரணங்கள்
கருப்பையில் கரு மரணத்திற்கான காரணத்தை வரையறுக்க முயற்சிப்பதற்காக, ஒரு மதிப்பீடு முறையாக மேற்கொள்ளப்படுகிறது. இதில் குறைந்தது (4) அடங்கும்:
- நஞ்சுக்கொடியின் ஹிஸ்டாலஜிக்கல் பரிசோதனை;
- கருவின் பிரேத பரிசோதனை (நோயாளியின் ஒப்புதலுக்குப் பிறகு);
- ஒரு Kleihauer சோதனை (தாய்வழி இரத்த சிவப்பணுக்கள் மத்தியில் இருக்கும் கருவின் சிவப்பு இரத்த அணுக்களின் அளவை அளவிடுவதற்கான இரத்த பரிசோதனை);
- ஒழுங்கற்ற அக்லுட்டினின்களுக்கான தேடல்;
- தாய்வழி செரோலஜிஸ் (பார்வோவைரஸ் பி 19, டோக்ஸோபிளாஸ்மோசிஸ்);
- செர்விகோ-யோனி மற்றும் நஞ்சுக்கொடி தொற்று ஸ்வாப்ஸ்;
- ஆன்டிபாஸ்போலிப்பிட் ஆன்டிபாடி சிண்ட்ரோம், சிஸ்டமிக் லூபஸ், வகை 1 அல்லது 2 நீரிழிவு நோய், டிஸ்தைராய்டிசம் ஆகியவற்றைத் தேடுகிறது.
MFIU இன் மிகவும் பொதுவான காரணங்கள்:
- ஒரு வாஸ்குலோ-நஞ்சுக்கொடி ஒழுங்கின்மை: ரெட்ரோ-நஞ்சுக்கொடி ஹீமாடோமா, டாக்ஸீமியா, ப்ரீ-எக்லாம்ப்சியா, எக்லாம்ப்சியா, ஹெல்ப் சிண்ட்ரோம், ஃபோட்டோ-மேட்டர்னல் ஹெமரேஜ், பிளாசென்டா பிரீவியா மற்றும் நஞ்சுக்கொடி செருகலின் பிற முரண்பாடுகள்;
- பிற்சேர்க்கைகளின் நோய்க்குறியியல்: தண்டு (தண்டு நிகழ்தகவு, கழுத்தில் தண்டு, முடிச்சு, வெலமெண்டஸ் செருகல், அதாவது சவ்வுகளில் செருகப்பட்ட தண்டு மற்றும் நஞ்சுக்கொடி அல்ல), அம்னோடிக் திரவம் (ஒலிகோஅம்னியோஸ், ஹைட்ராம்னியோஸ், சவ்வுகளின் முறிவு);
- ஒரு அரசியலமைப்பு கரு ஒழுங்கின்மை: பிறவி ஒழுங்கின்மை, ஆட்டோ இம்யூன் ஹைட்ரோப்ஸ் எடிமா (பொதுவாக்கப்பட்ட எடிமா), இரத்தமாற்றம்-மாற்றப்பட்ட நோய்க்குறி, தாமதம்;
- கருப்பையக வளர்ச்சி குறைபாடு;
- ஒரு தொற்று காரணம்: chorioamniotic, cytomegalovirus, toxoplasmosis;
- தாய்வழி நோயியல்: முன்பே இருக்கும் நிலையற்ற நீரிழிவு நோய், தைராய்டு நோயியல், அத்தியாவசிய தமனி உயர் இரத்த அழுத்தம், லூபஸ், கர்ப்பத்தின் கொலஸ்டாஸிஸ், போதைப்பொருள் பயன்பாடு, கருப்பை நோய்க்குறியியல் (கருப்பை சிதைவின் வரலாறு, குறைபாடுகள், கருப்பை செப்டம்), ஆன்டிபாஸ்போலிப்பிட் நோய்க்குறி;
- கர்ப்ப காலத்தில் வெளிப்புற அதிர்ச்சி;
- பிரசவத்தின் போது மூச்சுத்திணறல் அல்லது அதிர்ச்சி.
46% வழக்குகளில், கருவின் மரணம் விவரிக்கப்படாமல் உள்ளது, இருப்பினும், RHEOP (5) ஐக் குறிப்பிடுகிறது.
பொறுப்பேற்றுக் கொள்வது
கருப்பையில் கரு இறப்பைக் கண்டறிந்த பிறகு, பிரசவத்தைத் தூண்டும் வகையில் தாய்க்கு மருந்து சிகிச்சை அளிக்கப்படுகிறது. சிசேரியன் பிரிவை விட யோனி வழியாக குழந்தையை வெளியேற்றுவது எப்போதும் விரும்பப்படுகிறது.
பெரினாட்டல் பிரிவின் அதிர்ச்சியிலிருந்து தம்பதியருக்கு உதவ உளவியல் ஆதரவும் உள்ளது. வார்த்தைகளின் தேர்வு உட்பட குழந்தையின் மரணம் அறிவிக்கப்பட்டவுடன் இந்த ஆதரவு தொடங்குகிறது. பெரினாட்டல் பேரியாவில் நிபுணத்துவம் பெற்ற மருத்துவச்சி அல்லது உளவியலாளரிடம் பெற்றோருக்கு ஆலோசனை வழங்கப்படுகிறது. அவர்கள் குழந்தையைப் பார்க்க விரும்புகிறார்களா, சுமக்க விரும்புகிறார்களா, உடை அணிவார்களா அல்லது அதற்குப் பெயர் வைக்க வேண்டாமா? பெற்றோர்கள் தங்கள் துக்க செயல்முறையின் ஒருங்கிணைந்த பகுதியாக இருக்கும் இந்த முடிவுகளை எடுக்க வேண்டும். தம்பதியருக்கு பிறந்து 10 நாட்களுக்குப் பிறகு, தங்கள் குழந்தைக்கு இறுதிச் சடங்கு மற்றும் அடக்கம் செய்ய அல்லது உடலை தகனம் செய்வதற்காக மருத்துவமனைக்கு எடுத்துச் செல்ல தேர்வு செய்ய வேண்டும்.
பெரினாடல் துக்கம் என்பது ஒரு தனி துக்கம்: தாயின் வயிற்றைத் தவிர, வாழாதவர். ஒரு அமெரிக்க ஆய்வின்படி (6), இறந்த குழந்தைக்குப் பிறகு மனச்சோர்வு ஏற்படும் ஆபத்து பிரசவத்திற்குப் பிறகு 3 ஆண்டுகள் வரை நீடிக்கும். எனவே உளவியல் பின்தொடர்தல் பரிந்துரைக்கப்படுகிறது, ஆதரவு குழுக்கள் மற்றும் சங்கங்களின் ஆதரவைப் பெறலாம்.
இறந்து பிறந்த குழந்தை: மனிதனா?
"உயிர் இல்லாமல் பிறந்த குழந்தை" என்ற கருத்து 1993 இல் பிரெஞ்சு சட்டத்தில் முதன்முறையாக தோன்றியது. அதன் பிறகு, சட்டம் பல சந்தர்ப்பங்களில் உருவாகியுள்ளது. ஆகஸ்ட் 2008, 800 இன் n ° 20-2008 ஆணைக்கு முன், சிவில் அந்தஸ்து தொடர்பாக 22 வாரங்களுக்கு அப்பால் ஒரு கரு மட்டுமே இருந்தது. இனிமேல், பிறப்புச் சான்றிதழை வழங்கலாம். 22 SA க்கு முன் (ஆனால் பொதுவாக 15 SA க்குப் பிறகு) பெற்றோரின் வேண்டுகோளின்படி. இந்த காலத்திற்குப் பிறகு, அது தானாகவே வழங்கப்படுகிறது.
இந்தச் சான்றிதழானது “குழந்தையின் செயல் neÌ ?? வாழ்க்கை இல்லாமல் ”இது பெற்றோருக்கு அவர்கள் விரும்பினால், தங்கள் குழந்தைக்கு ஒன்று அல்லது இரண்டு முதல் பெயர்களை ஒதுக்கி, அதை அவர்களின் குடும்பப் பதிவுப் புத்தகத்தில் உள்ளிடவும், அல்லது ஒன்று இல்லை என்றால் ஒன்றை நிறுவவும் வாய்ப்பளிக்கிறது. இதுவரை இல்லை. மறுபுறம், இந்த இறந்த குழந்தைக்கு எந்த குடும்பப் பெயரும் அல்லது இணைப்பு இணைப்பும் கொடுக்க முடியாது; எனவே அது சட்டபூர்வமான நபர் அல்ல. எவ்வாறாயினும், அடையாளப்பூர்வமாக, இந்த ஆணை, இறந்த குழந்தைகளை ஒரு மனிதனாக அங்கீகரிப்பதற்கும், அதனால் அவர்களைச் சுற்றியுள்ள துக்கம் மற்றும் துன்பங்களுக்கும் ஒரு படி முன்னோக்கி செல்கிறது. இது தம்பதியருக்கு அவர்களின் "பெற்றோர்" நிலையை அங்கீகரிப்பதாகும்.
22 வாரங்களுக்கு முன்னர் பிரசவம் ஏற்பட்டால், பெண் மகப்பேறு விடுப்பில் இருந்து பயனடைய முடியாது. எவ்வாறாயினும், மருத்துவர் அவருக்கு பணிநிறுத்தத்தை வழங்கலாம், அவருக்கு உடல்நலக் காப்பீட்டில் இருந்து இழப்பீடு பெற உரிமை உண்டு.
22 வாரங்களுக்குப் பிறகு பிரசவம் ஏற்பட்டால், பெண் முழு மகப்பேறு விடுப்பிலிருந்து பயனடைகிறார். அடுத்தடுத்த மகப்பேறு விடுப்பைக் கணக்கிடும் போது இந்த கர்ப்பம் சமூக பாதுகாப்பு மூலம் கணக்கில் எடுத்துக்கொள்ளப்படும்.
தினசரி மகப்பேறு விடுப்பு கொடுப்பனவுகள், உயிரற்ற குழந்தையின் செயலின் நகல் மற்றும் இறந்த மற்றும் சாத்தியமான குழந்தையின் பிரசவத்திற்கான மருத்துவச் சான்றிதழை வழங்குவதன் மூலம் தந்தை பயனடைய முடியும்.
கர்ப்பத்தின் 1 வது மாதத்திற்கு அடுத்த மாதத்தின் 5 வது நாளிலிருந்து கர்ப்பத்தின் முடிவு நடந்தால் மட்டுமே பெற்றோர்கள் பிறப்பு போனஸிலிருந்து (வளங்களுக்கு உட்பட்டு) பயனடைய முடியும். இந்த தேதியில் கர்ப்பத்தின் ஆதாரத்தை உருவாக்குவது அவசியம்.
வரிகளின் அடிப்படையில், வரி வருடத்தில் இன்னும் பிறந்த குழந்தைகள் மற்றும் பிறந்த இடத்தைப் பெற்ற குழந்தைகள் aÌ € ஒரு குழந்தையின் செயலை நிறுவுவது ஏற்றுக்கொள்ளப்படுகிறது ?? உயிரற்றவை அலகுகளின் எண்ணிக்கையைத் தீர்மானிக்கப் பயன்படுகின்றன.