பொருளடக்கம்
Azoospermia: வரையறை, காரணங்கள், அறிகுறிகள் மற்றும் சிகிச்சைகள்
தம்பதியரின் கருவுறுதல் பரிசோதனையின் போது, ஒரு விந்தணுவானது முறையாக ஆண்களுக்கு மேற்கொள்ளப்படுகிறது. விந்தணுவின் வெவ்வேறு அளவுருக்களை மதிப்பீடு செய்வதன் மூலம், இந்த உயிரியல் பரிசோதனையானது, அஸோஸ்பெர்மியா, விந்தணுவின் மொத்த இல்லாமை போன்ற பல்வேறு விந்தணு அசாதாரணங்களைப் புதுப்பிக்க உதவுகிறது.
அசோஸ்பெர்மியா என்றால் என்ன?
அஸோஸ்பெர்மியா என்பது விந்தணுவில் விந்தணுக்கள் முழுமையாக இல்லாமையால் வகைப்படுத்தப்படும் ஒரு விந்தணு அசாதாரணமாகும். இது வெளிப்படையாக ஆண்களில் கருவுறாமைக்கு வழிவகுக்கிறது, ஏனெனில் விந்து இல்லாத நிலையில் கருத்தரித்தல் இருக்காது.
அஸோஸ்பெர்மியா பொது மக்களில் 1% க்கும் குறைவான ஆண்களை அல்லது மலட்டுத்தன்மையுள்ள ஆண்களில் 5 முதல் 15% ஆண்களை பாதிக்கிறது (1).
காரணங்கள்
காரணத்தைப் பொறுத்து, அசோஸ்பெர்மியாவில் இரண்டு வகைகள் உள்ளன:
சுரப்பு அஸோஸ்பெர்மியா (அல்லது NOA, தடையற்ற அஸோஸ்பெர்மியாவிற்கு)
விந்தணு உருவாக்கம் குறைபாடுடையது அல்லது இல்லாதது மற்றும் விந்தணுக்கள் விந்தணுக்களை உற்பத்தி செய்யாது. இந்த விந்தணுக் குறைபாட்டிற்கான காரணம்:
- ஹார்மோன், ஹைபோகோனாடிசத்துடன் (பாலியல் ஹார்மோன்களின் சுரப்பில் இல்லாமை அல்லது அசாதாரணமானது) இது பிறவியாக இருக்கலாம் (உதாரணமாக கால்மேன்-மோர்சியர் நோய்க்குறி) அல்லது வாங்கியது, குறிப்பாக பிட்யூட்டரி கட்டிகளால் ஹைபோதாலமிக்-பிட்யூட்டரி அச்சின் செயல்பாட்டை மாற்றும் அல்லது சிகிச்சைக்குப் பிறகு (எ.கா. கீமோதெரபி);
- மரபியல்: க்லைன்ஃபெல்டர் சிண்ட்ரோம் (ஒரு கூடுதல் எக்ஸ் குரோமோசோம் இருப்பது), இது 1 ஆண்களில் 1200 பேரை பாதிக்கிறது (2), குரோமோசோம்களின் கட்டமைப்பு அசாதாரணம், (மைக்ரோடெலிஷன், அதாவது ஒய் குரோமோசோமின் ஒரு துண்டின் இழப்பு), இடமாற்றம் (ஒரு பிரிவு குரோமோசோம் பிரிந்து மற்றொன்றுடன் இணைகிறது). இந்த குரோமோசோமால் அசாதாரணங்கள் 5,8% ஆண் மலட்டுத்தன்மை பிரச்சனைகளுக்கு காரணமாகின்றன (3);
- இருதரப்பு கிரிப்டோர்கிடிசம்: இரண்டு விந்தணுக்கள் பர்சாவிற்குள் இறங்கவில்லை, இது விந்தணுக்களின் செயல்முறையை பாதிக்கிறது;
- தொற்று: சுக்கிலவழற்சி, ஆர்க்கிடிஸ்.
தடைசெய்யும் அல்லது வெளியேற்றும் அஸோஸ்பெர்மியா (OA, தடைசெய்யும் அஸோஸ்பெர்மியா)
விந்தணுக்கள் உண்மையில் விந்தணுவை உருவாக்குகின்றன, ஆனால் குழாய்களின் அடைப்பு (எபிடிடிமிஸ், வாஸ் டிஃபெரன்ஸ் அல்லது விந்துதள்ளல் குழாய்கள்) காரணமாக அவை வெளிப்புறமாக்கப்பட முடியாது. காரணம் தோற்றமாக இருக்கலாம்:
- பிறவி: கரு உருவாக்கத்தில் இருந்து விந்தணுப் பாதைகள் மாற்றப்பட்டுள்ளன, இதன் விளைவாக வாஸ் டிஃபெரன்ஸ் இல்லாதது. சிஸ்டிக் ஃபைப்ரோஸிஸ் உள்ள ஆண்களில், சிஎஃப்டிஆர் மரபணுவில் ஏற்படும் பிறழ்வு வாஸ் டிஃபெரன்ஸ் இல்லாததை ஏற்படுத்தும்;
- தொற்று: தொற்றுநோயைத் தொடர்ந்து காற்றுப்பாதைகள் தடுக்கப்பட்டுள்ளன (எபிடிடிமிடிஸ், ப்ரோஸ்டாடோவெசிகுலிடிஸ், புரோஸ்டேடிக் யூட்ரிக்கிள்).
அறிகுறிகள்
அசோஸ்பெர்மியாவின் முக்கிய அறிகுறி கருவுறாமை.
நோயறிதல்
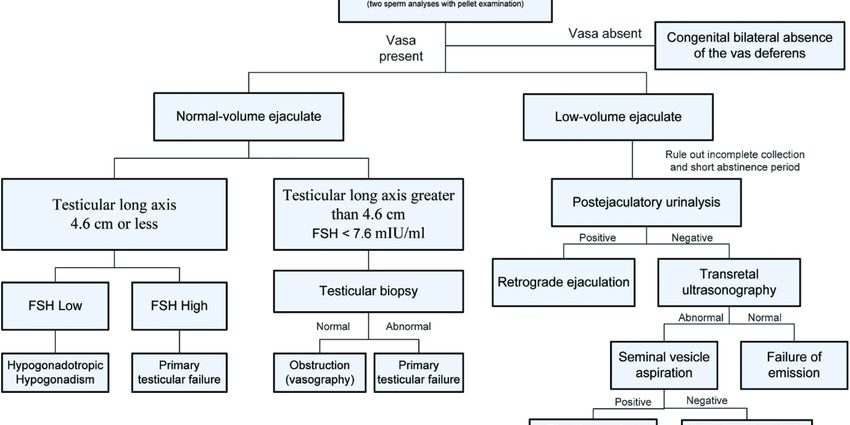
கருவுறாமை ஆலோசனையின் போது அஸோஸ்பெர்மியா நோயறிதல் செய்யப்படுகிறது, இது ஆண்களில் முறையாக விந்தணுவை உள்ளடக்கியது. இந்த ஆய்வு விந்துதள்ளலின் (விந்து) உள்ளடக்கத்தை பகுப்பாய்வு செய்வது, பல்வேறு அளவுருக்களை மதிப்பீடு செய்தல் மற்றும் WHO ஆல் நிறுவப்பட்ட தரநிலைகளுடன் முடிவுகளை ஒப்பிடுதல் ஆகியவற்றைக் கொண்டுள்ளது.
அஸோஸ்பெர்மியா ஏற்பட்டால், முழு விந்து வெளியேறும் மையவிலக்குக்குப் பிறகு எந்த விந்தணுவும் காணப்படாது. இருப்பினும், நோயறிதலைச் செய்ய, ஒவ்வொரு 3 மாத இடைவெளியில் ஒன்று அல்லது இரண்டு ஸ்பெர்மோகிராம்களைச் செய்வது அவசியம், ஏனெனில் விந்தணு உருவாக்கம் (விந்து உற்பத்தி சுழற்சி) சுமார் 72 நாட்கள் நீடிக்கும். 2 முதல் 3 தொடர்ச்சியான சுழற்சிகளுக்கு மேல் விந்தணு உற்பத்தி இல்லாத நிலையில், அஸோஸ்பெர்மியா நோய் கண்டறிதல் செய்யப்படும்.
நோயறிதலைச் செம்மைப்படுத்தவும், இந்த அசோஸ்பெர்மியாவின் காரணத்தைக் கண்டறியவும் பல்வேறு கூடுதல் பரிசோதனைகள் மேற்கொள்ளப்படும்:
- விரைகளின் படபடப்பு, டெஸ்டிகுலர் அளவை அளவிடுதல், எபிடிடிமிஸின் படபடப்பு, வாஸ் டிஃபெரன்ஸ் ஆகியவற்றுடன் கூடிய மருத்துவ பரிசோதனை;
- செமினல் உயிர்வேதியியல் (அல்லது விந்தணுவின் உயிர்வேதியியல் ஆய்வு), விந்தணு பிளாஸ்மாவில் உள்ள பல்வேறு சுரப்புகளை (துத்தநாகம், சிட்ரேட், பிரக்டோஸ், கார்னைடைன், அமில பாஸ்பேடேஸ்கள், முதலியன) பகுப்பாய்வு செய்வதற்காக மற்றும் பிறப்புறுப்பின் வெவ்வேறு சுரப்பிகளில் இருந்து (விந்து வெசிகல், புரோஸ்டேட்) உருவாகிறது. , எபிடிடிமிஸ் ). பாதைகள் தடைபட்டால், இந்த சுரப்புகள் தொந்தரவு செய்யப்படலாம் மற்றும் உயிர்வேதியியல் பகுப்பாய்வு தடையின் அளவைக் கண்டறிய உதவும்;
- இரத்தப் பரிசோதனை மூலம் ஒரு ஹார்மோன் மதிப்பீடு, குறிப்பாக FSH (நுண்ணறை-தூண்டுதல் ஹார்மோன்) மதிப்பீட்டை உள்ளடக்கியது. உயர் FSH நிலை டெஸ்டிகுலர் சேதத்தைக் குறிக்கிறது; உயர் ஈடுபாட்டின் குறைந்த FSH நிலை (ஹைபோதாலமிக்-பிட்யூட்டரி அச்சின் மட்டத்தில்);
- இரத்த பரிசோதனை மூலம் செரோலஜி, கிளமிடியா போன்ற தொற்றுநோயைக் கண்டறிய, இது வெளியேற்றும் பாதையில் சேதத்தை ஏற்படுத்தலாம் அல்லது சேதப்படுத்தலாம்;
- விரைகளை சரிபார்த்து, வாஸ் டிஃபெரன்ஸ் அல்லது எபிடிடிமிஸின் அசாதாரணங்களைக் கண்டறிய ஒரு ஸ்க்ரோடல் அல்ட்ராசவுண்ட்;
- ஒரு இரத்த காரியோடைப் மற்றும் மரபணு சோதனைகள் ஒரு மரபணு அசாதாரணத்தைக் கண்டறிய;
- டெஸ்டிகுலர் பயாப்ஸி, மயக்க மருந்தின் கீழ், டெஸ்டிஸின் உள்ளே உள்ள திசுக்களின் ஒரு பகுதியை சேகரிக்கிறது;
- பிட்யூட்டரி சுரப்பியின் எக்ஸ்ரே அல்லது எம்ஆர்ஐ சில சமயங்களில் மேல் நோயியல் சந்தேகம் இருந்தால் வழங்கப்படும்.
சிகிச்சை மற்றும் தடுப்பு
ஹைபோதாலமிக்-பிட்யூட்டரி அச்சில் (ஹைபோகோனாடோட்ரோபிக் ஹைபோகோனாடிசம்) மாற்றத்தைத் தொடர்ந்து ஹார்மோன் தோற்றத்தின் சுரப்பு அஸோஸ்பெர்மியா ஏற்பட்டால், விந்தணு உருவாக்கத்திற்குத் தேவையான ஹார்மோன் சுரப்புகளை மீட்டெடுக்க ஹார்மோன் சிகிச்சை பரிந்துரைக்கப்படலாம்.
மற்ற சந்தர்ப்பங்களில், விந்தணுப் பயாப்ஸியின் போது விந்தணுக்களில் (TESE: டெஸ்டிகுலர் ஸ்பெர்ம் பிரித்தெடுத்தல் நுட்பம்) சுரக்கும் அஸோஸ்பெர்மியா அல்லது டெஸ்டிகுலர் பயாப்ஸியின் போது விந்தணுக்களுக்கான அறுவை சிகிச்சை தேடலை மேற்கொள்ளலாம். எபிடிடிமிஸ் (MESA நுட்பம், மைக்ரோ சர்ஜிகல் எபிடிடைமல் ஸ்பெர்ம் ஆஸ்பிரேஷன்) இது ஒரு தடையான அஸோஸ்பெர்மியா என்றால்.
விந்தணுக்கள் சேகரிக்கப்பட்டால், அவை பயாப்ஸி (ஒத்திசைவு சேகரிப்பு) அல்லது உறைந்த பிறகு (ஒத்திசைவற்ற சேகரிப்பு) ஐசிஎஸ்ஐ (இன்ட்ராசைட்டோபிளாஸ்மிக் விந்து ஊசி) உடன் IVF (விட்ரோ கருத்தரித்தல்) போது உடனடியாகப் பயன்படுத்தப்படலாம். இந்த AMP நுட்பம் ஒவ்வொரு முதிர்ந்த ஓசைட்டிலும் ஒரு விந்தணுவை நேரடியாகச் செலுத்துவதை உள்ளடக்குகிறது. விந்தணு தேர்ந்தெடுக்கப்பட்டு, கருத்தரித்தல் "கட்டாயமாக" செய்யப்படுவதால், ICSI பொதுவாக வழக்கமான IVF ஐ விட சிறந்த முடிவுகளை வழங்குகிறது.
விந்தணுக்கள் எதுவும் சேகரிக்கப்படாவிட்டால், தானம் செய்யப்பட்ட விந்தணுவுடன் கூடிய IVF ஜோடிக்கு வழங்கப்படலாம்.










இபோ னி இலே இவோசன் யின் வா