மைக்ரோசெஃபாலி
அது என்ன?
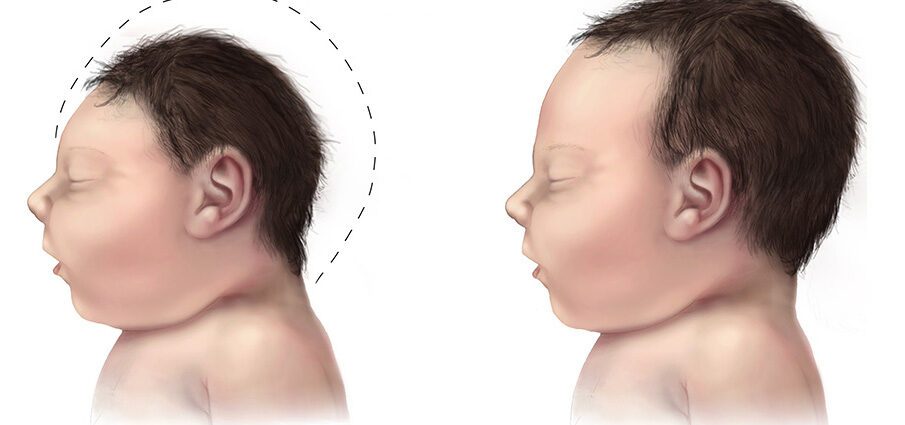
மைக்ரோசெபலி என்பது மண்டையோட்டு சுற்றளவு வளர்ச்சியால் வகைப்படுத்தப்படுகிறது, பிறக்கும்போது, இயல்பை விட குறைவாக உள்ளது. மைக்ரோசெபாலியுடன் பிறந்த குழந்தைகளுக்கு பொதுவாக சிறிய மூளை அளவு இருக்கும், அதனால் சரியாக வளர்ச்சியடையாது. (1)
நோயின் பரவல் (குறிப்பிட்ட நேரத்தில் கொடுக்கப்பட்ட மக்கள்தொகையில் உள்ள வழக்குகளின் எண்ணிக்கை) இன்றுவரை அறியப்படவில்லை. கூடுதலாக, இந்த நோய் அதிக அதிர்வெண்ணில், ஆசியா மற்றும் மத்திய கிழக்கில் ஆண்டுக்கு 1/1 நிகழ்வுகளுடன் இருப்பதாகக் காட்டப்பட்டுள்ளது. (000)
மைக்ரோசெபலி என்பது குழந்தையின் தலையின் அளவு சாதாரண அளவை விட சிறியதாக இருக்கும் ஒரு நிலை. கர்ப்ப காலத்தில், மூளையின் முற்போக்கான வளர்ச்சியால் குழந்தையின் தலை சாதாரணமாக வளரும். இந்த நோய் கர்ப்ப காலத்தில், குழந்தையின் மூளையின் அசாதாரண வளர்ச்சியின் போது அல்லது பிறக்கும் போது, அதன் வளர்ச்சி திடீரென நிறுத்தப்படும் போது உருவாகலாம். மைக்ரோசெபாலி குழந்தை பிற அசாதாரணங்களை வெளிப்படுத்தாமல் அல்லது பிறக்கும் போது தோன்றும் பிற குறைபாடுகளுடன் தொடர்புடையதாக இல்லாமல், அதன் சொந்த விளைவாக இருக்கலாம். (1)
நோயின் கடுமையான வடிவம் உள்ளது. கர்ப்ப காலத்தில் அல்லது பிறக்கும் போது அசாதாரண மூளை வளர்ச்சியின் விளைவாக இந்த தீவிர வடிவம் தோன்றுகிறது.
எனவே மைக்ரோசெபாலி குழந்தை பிறக்கும் போது இருக்கலாம் அல்லது பிரசவத்திற்குப் பிறகு முதல் மாதங்களில் உருவாகலாம். இந்த நோய் பெரும்பாலும் கரு வளர்ச்சியின் முதல் மாதங்களில் பெருமூளைப் புறணி வளர்ச்சியில் குறுக்கிடும் மரபணு அசாதாரணங்களின் விளைவாகும். இந்த நோயியல் தாயின் கர்ப்ப காலத்தில் போதைப்பொருள் அல்லது ஆல்கஹால் துஷ்பிரயோகத்தின் விளைவாகவும் இருக்கலாம். சைட்டோமெலகோவைரஸ், ரூபெல்லா, சிக்கன் பாக்ஸ் போன்ற தாய்வழி நோய்த்தொற்றுகளும் நோய்க்கான ஆதாரமாக இருக்கலாம்.
ஜிகா வைரஸுடன் தாய்வழி தொற்று ஏற்பட்டால், குழந்தையின் திசுக்களில் வைரஸ் பரவுவது மூளை மரணத்திற்கு வழிவகுக்கும். இந்த சூழலில், சிறுநீரக பாதிப்பு பெரும்பாலும் ஜிகா வைரஸ் தொற்றுடன் தொடர்புடையது.
நோயின் விளைவுகள் அதன் தீவிரத்தைப் பொறுத்தது. உண்மையில், மைக்ரோசெபாலி வளரும் குழந்தைகள் அறிவாற்றல் வளர்ச்சியில் குறைபாடுகள், மோட்டார் செயல்பாடுகளில் தாமதங்கள், மொழி சிரமங்கள், குறுகிய உருவாக்கம், அதிவேகத்தன்மை, வலிப்பு வலிப்புத்தாக்கங்கள், ஒருங்கிணைப்பின்மை அல்லது பிற நரம்பியல் அசாதாரணங்களைக் காட்டலாம். (2)
அறிகுறிகள்
மைக்ரோசெபாலி என்பது இயல்பை விட சிறிய தலையின் அளவால் வகைப்படுத்தப்படுகிறது. இந்த ஒழுங்கின்மை, கருவின் காலத்தில் அல்லது பிரசவத்திற்குப் பிறகு குறைந்த மூளை வளர்ச்சியின் விளைவாகும்.
மைக்ரோசெபாலியுடன் பிறந்த குழந்தைகளுக்கு பல மருத்துவ வெளிப்பாடுகள் இருக்கலாம். இவை நேரடியாக நோயின் தீவிரத்தை சார்ந்தது மற்றும் பின்வருவனவற்றை உள்ளடக்குகிறது: (1)
- கால்-கை வலிப்பு;
- குழந்தையின் மன வளர்ச்சி, பேசுதல், நடைபயிற்சி போன்றவற்றில் தாமதம்;
- அறிவுசார் குறைபாடுகள் (கற்றல் திறன் குறைதல் மற்றும் முக்கிய செயல்பாடுகளில் தாமதம்);
- ஒருங்கிணைப்பின் சிக்கல்கள்;
- விழுங்குவதில் சிரமம்;
- காது கேளாமை;
- கண் பிரச்சினைகள்.
இந்த வெவ்வேறு அறிகுறிகள், பொருளின் வாழ்நாள் முழுவதும் லேசானது முதல் கடுமையானது வரை இருக்கலாம்.
நோயின் தோற்றம்
மைக்ரோசெபாலி என்பது பொதுவாக குழந்தையின் மூளை வளர்ச்சியில் தாமதம் ஏற்படுவதால் தலையின் சுற்றளவு இயல்பை விட சிறியதாக இருக்கும். கர்ப்பம் மற்றும் குழந்தை பருவத்தில் மூளை வளர்ச்சி பயனுள்ளதாக இருக்கும் பார்வையில், இந்த இரண்டு காலகட்டங்களில் மைக்ரோசெபாலி உருவாகலாம்.
விஞ்ஞானிகள் நோயின் வெவ்வேறு தோற்றங்களை முன்வைத்துள்ளனர். இவற்றில் கர்ப்ப காலத்தில் ஏற்படும் சில நோய்த்தொற்றுகள், மரபணு அசாதாரணங்கள் அல்லது ஊட்டச்சத்து குறைபாடு போன்றவையும் அடங்கும்.
கூடுதலாக, பின்வரும் சில மரபணு நோய்களும் மைக்ரோசெபாலியின் வளர்ச்சியில் ஈடுபட்டுள்ளன:
- கார்னிலியா டி லாங்கே நோய்க்குறி;
- பூனை நோய்க்குறியின் அழுகை;
- டவுன் சிண்ட்ரோம்;
- ரூபின்ஸ்டீன் - தைபி நோய்க்குறி;
- செக்கலின் நோய்க்குறி;
– ஸ்மித் -லெம்லி- ஓபிட்ஸ் நோய்க்குறி;
- டிரிசோமி 18;
- டவுன்ஸ் நோய்க்குறி.
நோயின் பிற தோற்றங்கள் பின்வருமாறு: (3)
- தாயில் கட்டுப்பாடற்ற ஃபைனில்கெட்டோனூரியா (பிகேயு) (பினைலலனைன் ஹைட்ராக்சிலேஸின் (பிஏஎச்) அசாதாரணத்தின் விளைவு, பிளாஸ்மா ஃபைனிலாலனைனின் உற்பத்தியை அதிகரிக்கிறது மற்றும் மூளையில் நச்சு விளைவை ஏற்படுத்துகிறது);
- மெத்தில்மெர்குரி விஷம்;
- பிறவி ரூபெல்லா;
- பிறவி டோக்ஸோபிளாஸ்மோசிஸ்;
- பிறவி சைட்டோமெலகோவைரஸ் தொற்று (சிஎம்வி);
- கர்ப்ப காலத்தில் சில மருந்துகளின் பயன்பாடு, குறிப்பாக ஆல்கஹால் மற்றும் ஃபெனிடோயின்.
குழந்தைகளில் மைக்ரோசெபாலியின் வளர்ச்சிக்கு ஜிகா வைரஸுடனான தாய்வழி தொற்றும் காரணமாக நிரூபிக்கப்பட்டுள்ளது. (1)
ஆபத்து காரணிகள்
மைக்ரோசெபாலியுடன் தொடர்புடைய ஆபத்து காரணிகளில் தாய்வழி நோய்த்தொற்றுகள், பரம்பரை அல்லது மரபியல் அசாதாரணங்கள், தாயின் கட்டுப்பாடற்ற ஃபீனைல்கெட்டோனூரியா, சில இரசாயனங்கள் (மெத்தில்மெர்குரி போன்றவை) போன்றவை அடங்கும்.
தடுப்பு மற்றும் சிகிச்சை
கர்ப்ப காலத்தில் அல்லது குழந்தை பிறந்த உடனேயே மைக்ரோசெபாலி நோயைக் கண்டறியலாம்.
கர்ப்ப காலத்தில், அல்ட்ராசவுண்ட் பரிசோதனைகள் நோயின் சாத்தியமான இருப்பைக் கண்டறிய முடியும். இந்த சோதனை பொதுவாக கர்ப்பத்தின் 2 வது மூன்று மாதங்களில் அல்லது 3 வது ட்ரைமீட்டரின் தொடக்கத்தில் கூட செய்யப்படுகிறது.
குழந்தையின் பிறப்புக்குப் பிறகு, மருத்துவ சாதனங்கள் குழந்தையின் தலை சுற்றளவு (தலை சுற்றளவு) சராசரி அளவை அளவிடுகின்றன. பெறப்பட்ட அளவீடு வயது மற்றும் பாலினத்தின் செயல்பாடாக மக்கள்தொகையின் வழிமுறைகளுடன் ஒப்பிடப்படுகிறது. பிரசவத்திற்குப் பிந்தைய இந்த சோதனை பொதுவாக பிரசவத்திற்குப் பிறகு குறைந்தது 24 மணிநேரத்திற்குப் பிறகு செய்யப்படுகிறது. இந்த காலம் பிரசவத்தின் போது சுருக்கப்பட்ட மண்டை ஓட்டின் சரியான மறு உருவாக்கத்தை உறுதி செய்வதை சாத்தியமாக்குகிறது.
மைக்ரோசெபாலி இருப்பதாக சந்தேகிக்கப்பட்டால், நோயறிதலை உறுதிப்படுத்த அல்லது உறுதிப்படுத்த மற்ற கூடுதல் பரிசோதனைகள் சாத்தியமாகும். குறிப்பாக, ஸ்கேனர், எம்ஆர்ஐ (காந்த அதிர்வு இமேஜிங்) போன்றவை இதில் அடங்கும்.
நோய்க்கான சிகிச்சையானது பொருளின் முழு வாழ்க்கையிலும் நீண்டுள்ளது. தற்போது, குணப்படுத்தும் மருந்து எதுவும் உருவாக்கப்படவில்லை.
நோயின் தீவிரம் ஒவ்வொரு குழந்தைக்கும் வித்தியாசமாக இருப்பதால், தீங்கற்ற வடிவத்தில் இருக்கும் குழந்தைகளுக்கு தலை சுற்றளவு குறைவதைத் தவிர வேறு எந்த அறிகுறிகளும் இருக்காது. எனவே இந்த நோயின் வழக்குகள் குழந்தையின் வளர்ச்சியின் போது மட்டுமே கவனமாக கண்காணிக்கப்படும்.
நோயின் மிகவும் கடுமையான வடிவங்களில், குழந்தைகளுக்கு, இந்த நேரத்தில், புற பிரச்சனைகளுக்கு எதிராக போராட அனுமதிக்கும் சிகிச்சைகள் தேவை. இந்த குழந்தைகளின் அறிவுசார் மற்றும் உடல் திறன்களை மேம்படுத்தவும் அதிகரிக்கவும் சிகிச்சை முறைகள் உள்ளன. வலிப்புத்தாக்கங்கள் மற்றும் பிற மருத்துவ வெளிப்பாடுகளைத் தடுப்பதற்கான மருந்துகளும் பரிந்துரைக்கப்படலாம். (1)
நோய் முன்கணிப்பு பொதுவாக நல்லது ஆனால் நோயின் தீவிரத்தை பெரிதும் சார்ந்துள்ளது. (4)