பொருளடக்கம்
கல்லீரல் ஹெமாஞ்சியோமா என்றால் என்ன
கல்லீரலின் ஹெமாஞ்சியோமா (ஆஞ்சியோமா என்றும் அழைக்கப்படுகிறது) என்பது ஒரு தீங்கற்ற கட்டியாகும், இது இரத்தத்தால் நிரப்பப்பட்ட சிறிய வாஸ்குலர் குழிகளின் கொத்துகளைக் கொண்டுள்ளது.
இந்த நோயறிதல் வயது வந்தோரில் 5% ஆகும். இந்த நியோபிளாம்கள் குழந்தைகளை விட பெரியவர்களில் மிகவும் பொதுவானவை: நோயாளிகளின் பொதுவான வயது 30-50 ஆண்டுகள். ஆண்களை விட பெண்களில் கல்லீரல் ஹெமாஞ்சியோமாக்கள் மிகவும் பொதுவானவை.
பெரும்பாலான கல்லீரல் ஹெமாஞ்சியோமாக்கள் அறிகுறிகளை ஏற்படுத்தாது, இருப்பினும் திசுக்களில் அழுத்தும் பெரிய புண்கள் மோசமான பசி, குமட்டல் மற்றும் வாந்தியை ஏற்படுத்தும்.
ஒரு விதியாக, நோயாளி ஒரே ஒரு ஹெமாஞ்சியோமாவை உருவாக்குகிறார், ஆனால் சில சந்தர்ப்பங்களில் பல இருக்கலாம். ஹெமாஞ்சியோமாஸ் புற்றுநோயாக உருவாகாது மற்றும் உடலின் மற்ற பகுதிகளுக்கு பரவாது.
பெரியவர்களில் கல்லீரல் ஹெமாஞ்சியோமாவின் காரணங்கள்
கல்லீரலில் ஹெமாஞ்சியோமா ஏன் உருவாகிறது என்பது உறுதியாகத் தெரியவில்லை. ஆனால் சில குறைபாடுள்ள மரபணுக்கள் காரணமாக இருக்கலாம் என்று நிகழ்வு ஆய்வுகள் தெரிவிக்கின்றன. கட்டியின் வளர்ச்சியில் ஒரு பங்கு வகிக்கக்கூடிய பரிந்துரைகள் உள்ளன:
- நோய்களுக்கான நீண்டகால ஸ்டீராய்டு சிகிச்சை அல்லது தசை வெகுஜனத்தை உருவாக்குதல்;
- கருத்தடை மாத்திரைகளின் நீண்டகால பயன்பாடு;
- கர்ப்பம்.
பெரியவர்களில் கல்லீரல் ஹெமாஞ்சியோமாவின் அறிகுறிகள்
கல்லீரலின் பெரும்பாலான ஹெமன்கியோமாக்கள் எந்த விரும்பத்தகாத அறிகுறிகளையும் ஏற்படுத்தாது, நோயாளி மற்றொரு நோய்க்கு பரிசோதிக்கப்படும்போது அவை கண்டுபிடிக்கப்படுகின்றன.
சிறிய (சில மில்லிமீட்டர் முதல் 2 செ.மீ விட்டம்) மற்றும் நடுத்தர (2 முதல் 5 செ.மீ வரை) குணமடையாது, ஆனால் தொடர்ந்து கண்காணிக்கப்பட வேண்டும். அறியப்படாத காரணங்களுக்காக சுமார் 10% ஹெமாஞ்சியோமாக்கள் காலப்போக்கில் அளவு அதிகரிக்கும் என்பதால் இத்தகைய கண்காணிப்பு அவசியம்.
ராட்சத கல்லீரல் ஹெமாஞ்சியோமாஸ் (10 செ.மீ.க்கு மேல்) பொதுவாக சிகிச்சை தேவைப்படும் அறிகுறிகளையும் சிக்கல்களையும் கொண்டிருக்கும். அறிகுறிகள் பெரும்பாலும் அடிவயிற்றின் மேல் பகுதியில் வலியை உள்ளடக்கியது, பெரிய வெகுஜன சுற்றியுள்ள திசு மற்றும் கல்லீரல் காப்ஸ்யூல் மீது அழுத்துகிறது. பிற அறிகுறிகள் பின்வருமாறு:
- ஏழை பசியின்மை;
- குமட்டல்;
- வாந்தி;
- சாப்பிடும் போது விரைவான திருப்தி உணர்வு;
- சாப்பிட்ட பிறகு வீங்கிய உணர்வு.
கல்லீரல் ஹெமாஞ்சியோமா இரத்தப்போக்கு அல்லது திரவத்தைத் தக்கவைக்கும் இரத்தக் கட்டிகளை உருவாக்கலாம். அப்போது அடிவயிற்றில் வலி ஏற்படும்.
பெரியவர்களில் கல்லீரல் ஹெமாஞ்சியோமா சிகிச்சை
சிறிய ஹெமாஞ்சியோமாக்களுக்கு சிகிச்சை தேவையில்லை, ஆனால் ஒப்பீட்டளவில் பெரிய கட்டிகளுக்கு சில நேரங்களில் அறுவை சிகிச்சை தேவைப்படுகிறது.
கண்டறியும்
மற்ற வகை கட்டிகளிலிருந்து கல்லீரல் ஹெமாஞ்சியோமாவை வேறுபடுத்த உதவும் பல சோதனைகள் உள்ளன:
- மாறுபட்ட-மேம்படுத்தப்பட்ட அல்ட்ராசவுண்ட் - உயர் அதிர்வெண் ஒலி அலைகள் உடலின் திசுக்கள் வழியாக செல்கின்றன, மேலும் எதிரொலிகள் பதிவு செய்யப்பட்டு வீடியோ அல்லது புகைப்படங்களாக மாற்றப்படுகின்றன;
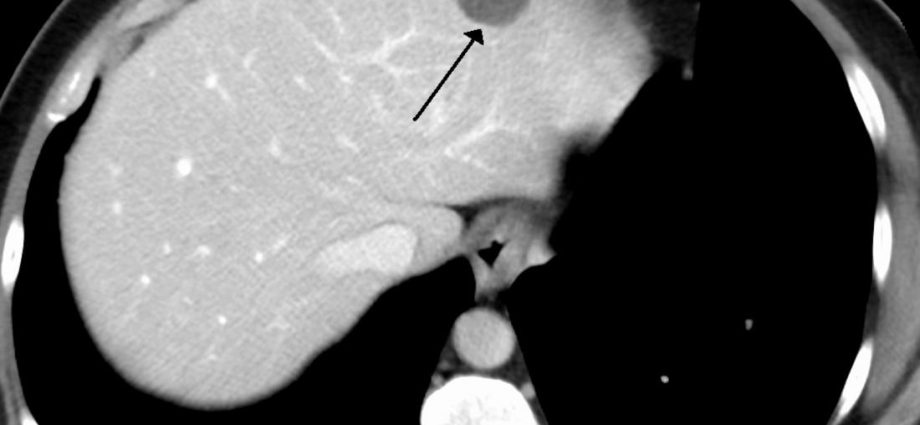
- கம்ப்யூட்டட் டோமோகிராபி (CT);
- காந்த அதிர்வு இமேஜிங் (எம்ஆர்ஐ);
- angiography - X-ray கதிர்வீச்சின் கீழ் அவற்றைப் பார்க்க ஒரு மாறுபட்ட முகவர் பாத்திரங்களுக்குள் செலுத்தப்படுகிறது;
- சிண்டிகிராபி என்பது அணுக்கரு ஸ்கேன் ஆகும், இது கதிரியக்க ஐசோடோப்பு டெக்னீசியம்-99m ஐப் பயன்படுத்தி ஹெமாஞ்சியோமாவின் படத்தை உருவாக்குகிறது.
நவீன சிகிச்சைகள்
சில ஹெமாஞ்சியோமாக்கள் பிறக்கும்போதே அல்லது குழந்தை பருவத்தில் (ஒரு வயது குழந்தைகளில் 5-10% வரை) கண்டறியப்படுகின்றன. ஹெமாஞ்சியோமா பொதுவாக காலப்போக்கில் சுருங்குகிறது மற்றும் சில சந்தர்ப்பங்களில் மறைந்துவிடும். இது சிறியதாக இருந்தால், நிலையானது மற்றும் எந்த அறிகுறிகளையும் ஏற்படுத்தவில்லை என்றால், ஒவ்வொரு 6 முதல் 12 மாதங்களுக்கும் இமேஜிங் ஆய்வுகள் மூலம் அதைக் கண்காணிக்கலாம்.
கல்லீரல் ஹெமாஞ்சியோமா சிகிச்சைக்கு மருந்துகள் இல்லை. கட்டி வேகமாக வளர்ந்து அல்லது குறிப்பிடத்தக்க அசௌகரியம் அல்லது வலியை ஏற்படுத்தினால் அதை அகற்ற அறுவை சிகிச்சை தேவைப்படலாம். வாஸ்குலர் எம்போலைசேஷன் எனப்படும் ஒரு நுட்பம், இது ஹெமாஞ்சியோமாவுக்கு உணவளிக்கும் இரத்த நாளங்களைத் துண்டித்து, அதன் வளர்ச்சியைக் குறைக்கலாம் அல்லது மாற்றியமைக்கலாம்.
வீட்டில் பெரியவர்களில் கல்லீரல் ஹெமாஞ்சியோமா தடுப்பு
கல்லீரல் ஹெமாஞ்சியோமாஸின் காரணம் தெரியவில்லை என்பதால், அவற்றைத் தடுக்க முடியாது.
பிரபலமான கேள்விகள் மற்றும் பதில்கள்
கல்லீரலின் ஹெமாஞ்சியோமா பற்றிய கேள்விகளுக்கு பதிலளிக்க நாங்கள் கேட்டோம் எக்ஸ்ரே எண்டோவாஸ்குலர் அறுவை சிகிச்சை நிபுணர் அலெக்சாண்டர் ஷிரியாவ்.
மிகவும் கடினமான சூழ்நிலையில், நிபுணர் ஹார்மோன் சிகிச்சை, கதிர்வீச்சு சிகிச்சை அல்லது அறுவை சிகிச்சையைத் தேர்ந்தெடுப்பார்.